Vergoeding infuustherapie
De bekostiging van infuustherapie thuis bepaalt of deze zorg daadwerkelijk kan plaatsvinden. Dit document helpt zorgorganisaties apotheken en verzekeraars navigeren welke wetten gelden wie betaalt wat en hoe het GVS (geneesmiddelenvergoedingssysteem) werkt.
Inhoudsopgave
Wet- en regelgeving
De bekostiging van infuustherapie thuis hangt allereerst af van het medicament dat gegeven wordt via het infuus en onder welk wettelijk kader de zorg valt:
-
Zorgverzekeringswet (Zvw)
Zorgverzekeringswet (Zvw) → voor somatische, medisch-specialistische of farmaceutische zorg.
- Denk aan intraveneuze antibiotica, oncologische therapieën, of immunoglobulinen.
- Declaratie via: medisch-specialistische zorg (DBC), farmaceutische zorg (apotheek), of wijkverpleging.
-
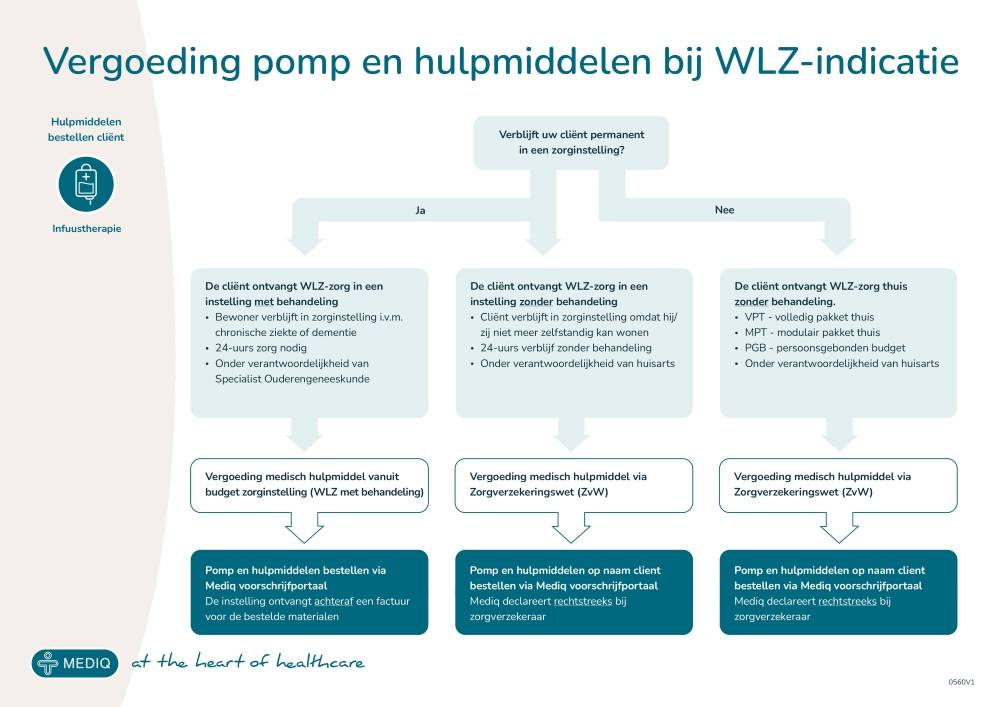
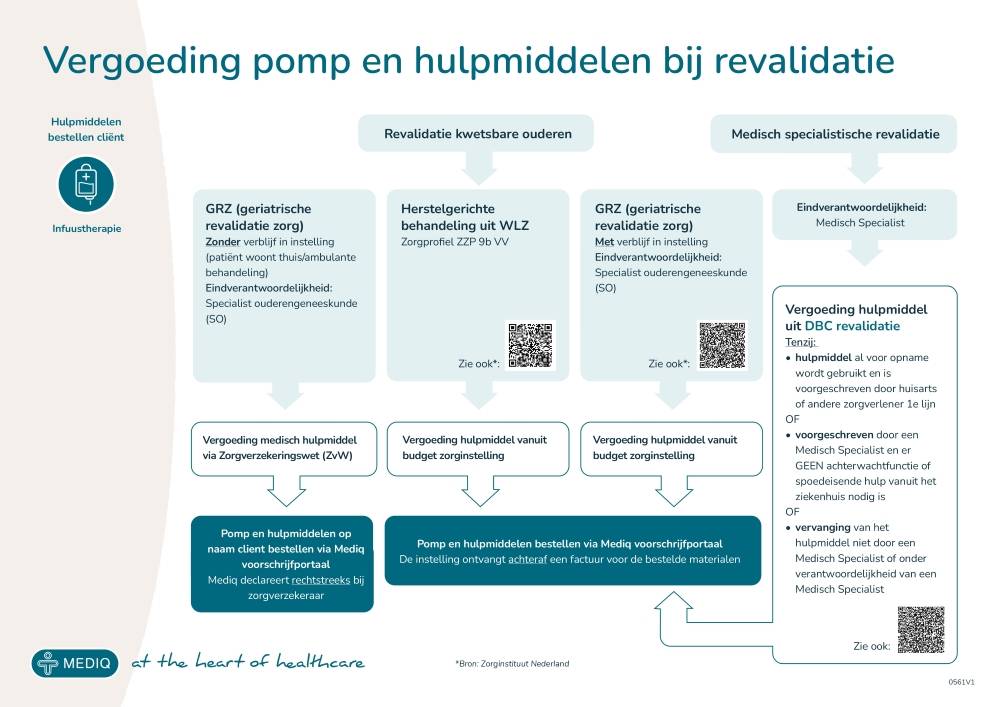
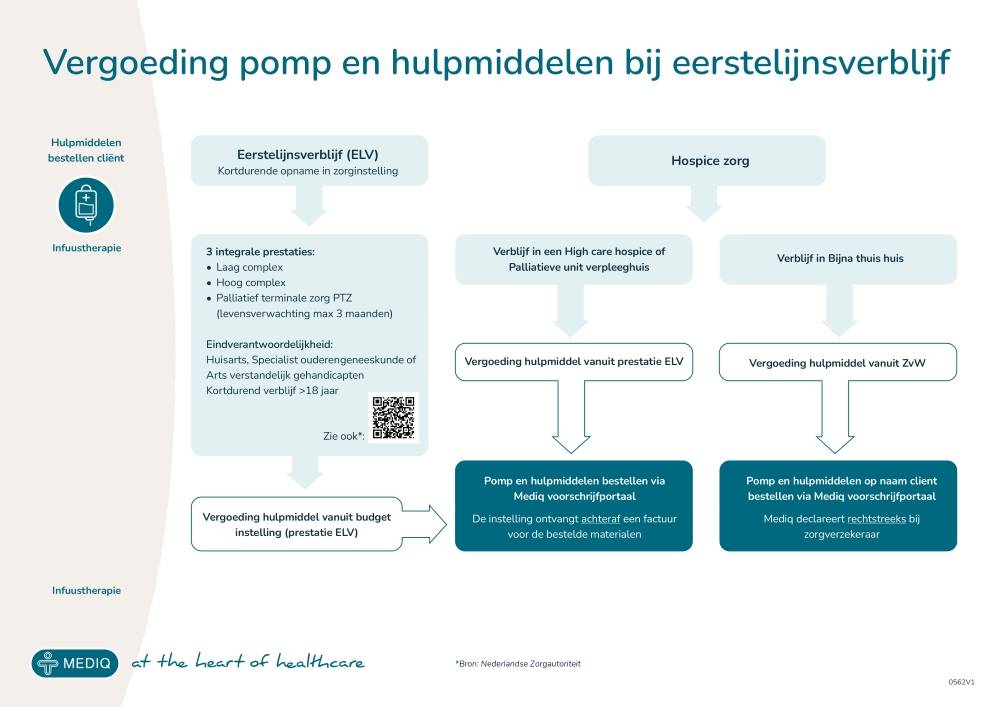
Wet langdurige zorg (Wlz)Wet langdurige zorg (Wlz) → voor cliënten met een Wlz-indicatie, waarbij infuustherapie onderdeel kan zijn van het integrale zorgpakket.
-
Jeugdwet / WmoJeugdwet / Wmo → zelden relevant, alleen bij jeugdige cliënten of als onderdeel van begeleiding.
-
Overgang tussen wettenOvergang tussen wetten kan leiden tot onduidelijkheid wie de bekostiging draagt (bijv. ziekenhuis vs. thuiszorgorganisatie).
Betrokken partijen en hun rol binnen de bekostiging
-
Ziekenhuis of polikliniekHet ziekenhuis of de polikliniek start vaak de behandeling en levert de medische indicatie; kan infuustherapie ‘uitplaatsen’ via transmurale afspraken.
-
Apotheek of facilitair bedrijfDe apotheek of het facilitair bedrijf levert medicatie, pompen en toebehoren (vaak bekostigd via farmaceutische zorg).
-
Thuiszorgorganisatie / technisch thuiszorgteamDe thuiszorgorganisatie of het technisch thuiszorgteam levert verpleegkundige handelingen en monitoring.
-
Zorgverzekeraar:De zorgverzekeraar bepaalt welk deel via de Zvw-declaratie loopt en welke prestatiecodes gelden (bijv. wijkverpleging vs. medisch-specialistisch).
-
Arts / hoofdbehandelaarDe arts of hoofdbehandelaar bepaalt voorschrijfbevoegdheid en eindverantwoordelijkheid voor de behandeling.
Inhoudelijke factoren die de bekostiging beïnvloeden
-
Aard van het medicijn
- Geneesmiddelen die op de lijst Regeling zorgverzekering staan, vallen vaak onder ziekenhuisbekostiging (via add-on of DBC);
- Overige middelen kunnen vallen onder farmaceutische zorg (apotheek).
-
Route van toediening en type pomp
- Continue infusie (met mechanisch-, of elastomeerpomp) vraagt vaak inzet van technisch thuiszorgteam voor verzorging insteek en instructie;
- Intermitterende of kortdurende infusies kunnen door technisch thuiszorgteam of wijkverpleging uitgevoerd worden.
-
Complexiteit van de zorgBij complexe intraveneuze medicatie is technische expertise vereist → beïnvloedt het tarief en de verantwoordelijke partij.
-
Duur van de behandeling
- Kortdurend (enkele dagen) → soms binnen ziekenhuis;
- Langdurig (weken/maanden) → vaak overdracht naar thuiszorg met declaratie die beïnvloedt wordt door de medicatie die toegediend wordt.
-
Toezicht, monitoring en complicatiesIntensieve monitoring of aanpassing van pompen verhoogt de zorgzwaarte en dus de bekostiging.
Organisatorische en contractuele factoren
-
Contractafspraken tussen ziekenhuis, apotheek en thuiszorgorganisatieTransmurale samenwerkingsovereenkomsten bepalen mede wie declareert en welk budgetverantwoordelijk is.
-
Zorgplafonds en regiobudgettenThuiszorgorganisaties kunnen beperkt worden door zorgplafonds, wat continuïteit of opschaling beïnvloedt.
-
Beschikbare capaciteit van technisch thuiszorgteamsTekorten aan gespecialiseerd personeel kunnen leiden tot vertraging en onderbenutting van budgetten.
-
Verzekeraar-specifieke beleidsregelsSommige verzekeraars hebben aparte beleidsregels voor ‘Ziekenhuisverplaatste zorg’ of ‘Infuustherapie thuis’.
-
Gebruik van hulpmiddelen (pompen, lijnen, filters)Deze vallen soms onder hulpmiddelenzorg, soms onder de farmaceutische of verpleegkundige bekostiging — afhankelijk van leveringsconstructie (via apotheek of facilitair bedrijf).
-
Declaratieproces en controlesOnjuiste registratie (bijv. verkeerde prestatiecode of ontbrekende indicatie) kan leiden tot afwijzing van de declaratie.
Geneesmiddelenvergoedingssysteem (GVS)
Het GVS (Geneesmiddelenvergoedingssysteem) is de vergoedinglijst voor medicijnen die vanuit de basisverzekering worden vergoed. Het GVS maakt onderdeel uit van de Regeling zorgverzekering (Rzv) en wordt beheerd door het Zorginstituut Nederland (ZIN).
Inhoud van het GVS:
- Alle geregistreerde geneesmiddelen die voor vergoeding in aanmerking komen;
- De vergoedingslimieten per groep (het maximale bedrag dat vergoed wordt);
- Eventuele voorwaarden (zoals alleen bij bepaalde indicaties);
- Verwijzingen naar de bijlagen 1A, 1B en 2 van de RZV.
In een schema:
| Lijst/systeem | Wat is het? | Belangrijk bij infuustherapie |
|---|---|---|
| GVS (geneesmiddelenvergoedingssysteem) |
De landelijke vergoedingslijst voor medicijnen vanuit de basisverzekering | Bepaalt of en hoeveel infuusmedicatie wordt vergoed |
| Bijlage 1a en 1b regeling zorgverzekering (RZV) | Overzicht van middelen met voorschrijfbeperkingen en indicatievoorwaarden | Geeft aan wanneer een middel vergoed mag worden |
| Bijlage 2 RZV | Middelen die vallen onder ziekenhuisbekostiging | Belangrijk voor IG in de thuissituatie of intramurale infuustherapie |
| G-standaard (Z-index) | Databank met alle handelsproducten, prijzen en vergoedingsstatus | Gebruikt door apothekers, leveranciers en zorgverzekeraars |